Todo lo que necesitas saber sobre el COVID-19

Profesora en la facultad de Neuromedicina de Singularity University desde 2010, Divya Chander fue una de las ponentes del congreso virtual “COVID-19: The State & Future of Pandemic”, organizado por dicha universidad. Neurocientífica formada en Harvard, UCSD, UCSF y Salk Institute, Chander ha formado parte del profesorado de Anestesiología de la Universidad de Stanford, y realizó sus estudios posdoctorales sobre Tecnología Optogenética en los Laboratorios arl Deisseroth y en Luis de Lecea en Stanford, donde utilizó canales de iones activados por luz en el ADN para analizar los cambios en el sueño y la consciencia del cerebro. En la actualidad, utiliza tecnología EEG (Electro Encefalografía) para entender cómo funciona el cerebro en los procesos de pérdida y recuperación de la consciencia y recientemente ha desarrollado una iniciativa médica de precisión orientada a comprender las variables genéticas y las respuestas a las drogas anestésicas.
Durante su intervención en el congreso, Divya explicó algunos conceptos básicos de los virus, específicamente del COVID-19, partiendo desde el origen del coronavirus hasta el seguimiento de las epidemias y las estrategias para el desarrollo de vacunas.
Qué es y cómo nos hace enfermar
 Un virus es, esencialmente, un ácido nucleico, ya sea DNA (Ácido Desoxirribonucleico)o RNA (Ácido Ribonucleico), con una especie de cubierta proteica, y a veces también tiene una cubierta grasa. Por sí mismo no puede reproducirse. Es decir, no puede hacer más virus como él. La única manera que tiene para multiplicarse es a través del proceso de infección de otras células; es dentro de ellas donde se multiplica.
Un virus es, esencialmente, un ácido nucleico, ya sea DNA (Ácido Desoxirribonucleico)o RNA (Ácido Ribonucleico), con una especie de cubierta proteica, y a veces también tiene una cubierta grasa. Por sí mismo no puede reproducirse. Es decir, no puede hacer más virus como él. La única manera que tiene para multiplicarse es a través del proceso de infección de otras células; es dentro de ellas donde se multiplica.
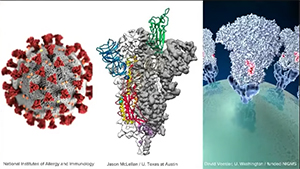
La primera foto es una reconstrucción del COVID-19. Las partes rojas triangulares son unas estructuras que se presentan en la superficie de este virus en particular. Esas proteínas puntiagudas –spiky proteins– externas tienen una gran importancia, ya que son las estructuras que se adhieren a los receptores en la superficie de las células de las personas.
En el siguiente dibujo podemos ver, en la parte inferior y a color, la proteína de una célula humana uniéndose ya a esta prolongación proteica del virus. Es el camino de entrada para los tejidos pulmonares, y una vez que ese receptor del virus se combina con la membrana de las células pulmonares y activa las enzimas que tenemos sobre ellas, estas enzimas por una acción proteolítica liberan los componentes que permiten que se produzca una fisión de las membranas del virus y de la célula. Cuando se ha producido esta activación, el virus penetra dentro de la célula. Una vez allí, puede hacer más copias de sí mismo. Secuestra la maquinaria que utilizan las células humanas para hacer sus propias proteínas e inyecta su ácido ribonucleico –porque en este caso es un virus ARN–, para que se produzca un proceso de transformación de ese ARN a ADN, que se vehiculiza por todo el sistema para hacer más copias de sí mismo. Se transforma en primer caso en ARN mensajero y luego se transforma en proteína.
 Esas proteínas virales se reconfiguran y vuelven a ser secretadas hacia el exterior, destruyendo la célula que las ha fabricado. Ese es uno de los procesos habituales por el cual enfermamos, pues para que el COVID-19 pueda reproducirse tiene que destruir nuestras células. Dado que este virus se focaliza en la búsqueda de unas proteínas esencialmente presentes en la superficie de las células de nuestros pulmones, sus síntomas son tan similares al resfriado común, si es un caso ligero, o a una muy mala gripe, si es un caso fuerte.
Esas proteínas virales se reconfiguran y vuelven a ser secretadas hacia el exterior, destruyendo la célula que las ha fabricado. Ese es uno de los procesos habituales por el cual enfermamos, pues para que el COVID-19 pueda reproducirse tiene que destruir nuestras células. Dado que este virus se focaliza en la búsqueda de unas proteínas esencialmente presentes en la superficie de las células de nuestros pulmones, sus síntomas son tan similares al resfriado común, si es un caso ligero, o a una muy mala gripe, si es un caso fuerte.
Si comenzamos a sentir irritación en nuestras vías nasales o en la parte trasera de nuestra garganta, podría ser un resfriado común, pero también el coronavirus empezando a actuar. Si fuese este, seguiría trasladándose hacia nuestros pulmones, penetrando cada vez más profundamente en ellos. A las personas mayores o con condiciones preexistentes les afecta más, porque penetra con mayor profundidad en sus pulmones, y termina destruyendo las células a través de las cuales el pulmón se comunica con la sangre, resultando cada vez más difícil para ellas intercambiar oxígeno y liberar dióxido de carbono. Por eso, las personas con casos muy graves de coronavirus tienen muy poca capacidad respiratoria.
Comparación con otras enfermedades infecciosas
Algunas personas dicen que este virus es mortífero y otras afirman que no es peor que una gripe común. Si analizamos el gráfico inferior, en el eje vertical Y vemos los niveles de mortalidad, es decir, lo sencillo que resulta para este virus matar a una persona. Este eje es logarítmico. Las cosas que están en la parte inferior difícilmente te van a matar, pero aquellas que están en la superior tienen muchísimas más posibilidades de ser fatales.
El eje horizontal X muestra el número de personas que un infectado puede contagiar. Esto es lo que se denomina el factor R.
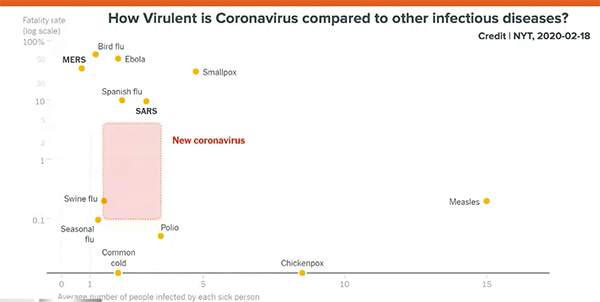 Podemos apreciar cómo la varicela (chickenpox) es increíblemente contagiosa. Cada infectado puede llegar a contagiar a ocho personas, pero raramente es mortal. Si nos elevamos en este eje, vemos cómo las gripes estacionales tienen una mayor posibilidad de matar a personas, pero enfermedades como el MERS (síndrome respiratorio de Oriente Medio), la pandemia de la gripe española de 1918 o la viruela (smallpox) tienen un porcentaje de mortalidad muy elevado.
Podemos apreciar cómo la varicela (chickenpox) es increíblemente contagiosa. Cada infectado puede llegar a contagiar a ocho personas, pero raramente es mortal. Si nos elevamos en este eje, vemos cómo las gripes estacionales tienen una mayor posibilidad de matar a personas, pero enfermedades como el MERS (síndrome respiratorio de Oriente Medio), la pandemia de la gripe española de 1918 o la viruela (smallpox) tienen un porcentaje de mortalidad muy elevado.
El amplio espacio rosa se refiere al coronavirus. Todavía no sabemos con exactitud a cuánta gente mata. Aunque es fácil conseguir el número de personas que han fallecido por su causa, desconocemos el número exacto de personas que lo tienen. De modo que sin saber cuál es el denominador, resulta muy difícil calcular cuál es la incidencia, o lo que es lo mismo, la mortalidad.
Sin embargo, sí contamos con útiles herramientas para el seguimiento de las pandemias. Estadísticas como las de la Community Health Action Network de California, a la cual pertenezco, reflejaban que el 15 de marzo en California se registraban 6 muertes y 335 positivos, pero no puedo dejar de recalcar que no sabemos cuál es el número total de casos, porque no tenemos capacidad para hacer tests suficientes en estos momentos, a pesar de que están mejorando constantemente.
También Johns Hopkins University ha creado un mapa de seguimiento, que está siendo actualizado de forma constante, aunque no en tiempo real, pero que nos da una idea de la situación del COVID-19 en el mundo, con el número de casos.
Otro sitio útil para conocer cómo se está propagando la pandemia es en https://nextstrain.org/ncov, que hace un seguimiento muy interesante del coronavirus, junto con otro tipo de enfermedades infecciosas, y cómo se han ido moviendo diferentes tipos de virus. El cluster morado que hay sobre China representa el origen de este coronavirus en Wuhan y se aprecian las direcciones que tomó el virus para ir a todas las localizaciones geográficas.
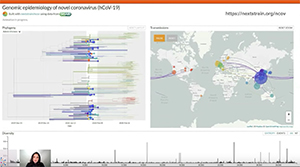 Conforme el virus se ha ido moviendo desde Wuhan, ha ido mutando; de hecho ha cambiado su estructura de ARN, y esa es una de las características que hace difícil gestionar un virus. Al mutar sus ácidos nucleicos, su código vital, se crean proteínas que parecen ligeramente diferentes, y esto complica su reconocimiento; pero, al mismo tiempo, podemos usar este tipo de información para saber dónde ha estado, dónde ha cambiado y cómo un virus encontrado en un sitio puede estar relacionado con otro localizado en un lugar distinto, pues son genéticamente similares. De esa manera, podemos averiguar cómo se ha extendido. La animación de Nextstrain.org/ncov muestra en color morado cómo comienza en China y cómo, poco a poco, junto con la llamada filogenia de ese virus, va expandiéndose y mutando al moverse de China hacia otros destinos, y cómo al hacerlo, mata cada vez más.
Conforme el virus se ha ido moviendo desde Wuhan, ha ido mutando; de hecho ha cambiado su estructura de ARN, y esa es una de las características que hace difícil gestionar un virus. Al mutar sus ácidos nucleicos, su código vital, se crean proteínas que parecen ligeramente diferentes, y esto complica su reconocimiento; pero, al mismo tiempo, podemos usar este tipo de información para saber dónde ha estado, dónde ha cambiado y cómo un virus encontrado en un sitio puede estar relacionado con otro localizado en un lugar distinto, pues son genéticamente similares. De esa manera, podemos averiguar cómo se ha extendido. La animación de Nextstrain.org/ncov muestra en color morado cómo comienza en China y cómo, poco a poco, junto con la llamada filogenia de ese virus, va expandiéndose y mutando al moverse de China hacia otros destinos, y cómo al hacerlo, mata cada vez más.
En este sentido, me gustaría enfatizar que, aunque parezca que hay muchas mutaciones, el COVID-19 aún no ha mutado mucho en comparación con otros virus. Incluso actualmente se habla de la posibilidad de dos familias de COVID, una más letal que otra.
¿Por qué crece exponencialmente?
El crecimiento exponencial es algo que está en el ADN de Singularity University, y hablamos de él refiriéndonos a todo tipo de contextos tecnológicos, pero también aplica cuando se habla de pandemias.
Según una animación realizada por New York Times para comparar la gripe con el coronavirus, si tenemos en cuenta que cada persona que tiene el virus de la gripe contagia a una media de 1,3; después de cinco ciclos de infección (es decir, pasando a cinco personas), puede haber unas 45 personas enfermas de gripe. En cambio, cuando hablamos del COVID-19, después de cinco ciclos nos encontramos con 368 infectados, ya que cada persona enferma puede infectar a 2-3 personas por ciclo. Esta es la razón por la que el coronavirus se está expandiendo tan deprisa.
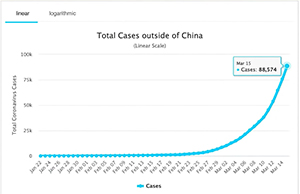 Del 22 de enero al 11 de febrero, el llamado periodo chino, no hubo literalmente una curva exponencial, sino que empezó a expandirse por el mundo entre el 11 y el 13 de febrero, y no fue hasta principios de marzo que se transformó de golpe en una pandemia. En el gráfico se puede apreciar una curva exponencial de forma clarísima.
Del 22 de enero al 11 de febrero, el llamado periodo chino, no hubo literalmente una curva exponencial, sino que empezó a expandirse por el mundo entre el 11 y el 13 de febrero, y no fue hasta principios de marzo que se transformó de golpe en una pandemia. En el gráfico se puede apreciar una curva exponencial de forma clarísima.
Uno de los problemas de este tipo de crecimiento del virus es que, durante todo un mes, del 22 de enero al 22 de febrero, no parecía que se estuviese expandiendo muy deprisa, y eso puede llevar a grandes engaños. El caso clarísimo es el de Italia, donde el 31 de enero tenían 2 casos, el 6 de febrero, 3; el 21, 17; el 24, 219; el 28, 821, el 6 de marzo, 4.000; el 16 de marzo, 10.000; y el 17 de marzo (día de este congreso), 12.500. Es decir, a finales de enero había dos casos y casi a finales de febrero tan sólo 17; parecía que era algo que se podía gestionar, pero en muy pocos días pasó de 17 a 219. Esto nos da una idea del crecimiento exponencial.
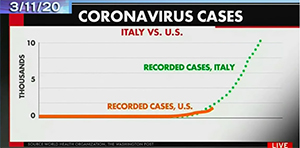 En EE.UU. hemos sufrido un problema de engaño similar, pues a mitad de febrero únicamente teníamos 15 casos, en un par de semanas pasamos a 100, pero en la semana siguiente, del 4 al 10 de marzo, contabilizábamos ya 1.200 casos. Si superponemos ambas curvas, la italiana y la americana, vemos cómo EE.UU. está siguiendo estos días la trayectoria de Italia. Actualmente vivimos la situación en la que la curva puede dispararse.
En EE.UU. hemos sufrido un problema de engaño similar, pues a mitad de febrero únicamente teníamos 15 casos, en un par de semanas pasamos a 100, pero en la semana siguiente, del 4 al 10 de marzo, contabilizábamos ya 1.200 casos. Si superponemos ambas curvas, la italiana y la americana, vemos cómo EE.UU. está siguiendo estos días la trayectoria de Italia. Actualmente vivimos la situación en la que la curva puede dispararse.
Cómo contener la diseminación
La cuestión es qué podemos hacer para reducir la ratio de infección, ese factor 3, e intentar acercarlo a cero. Aspectos que pueden parecer triviales, como lavarnos las manos para eliminar el virus de ellas, no tocarnos la cara, ni las superficies ni a otras personas, son fundamentales.
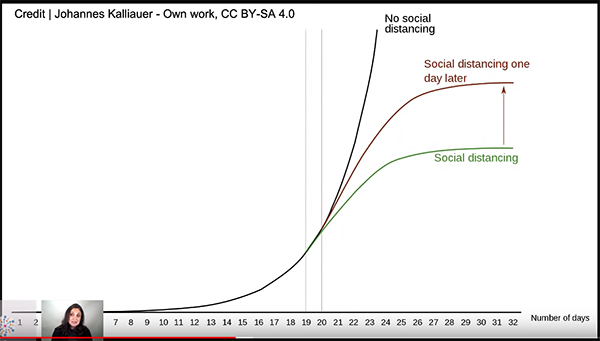 Otra forma de evitar la diseminación es el conocido concepto de distanciamiento social, que pasa por eliminar las concentraciones de grandes grupos, dejar de ir a los gimnasios, restaurante, bares…, cancelar las visitas a familiares en residencias de ancianos, etc. Este cuadro es muy interesante. Abajo está representado el número de los días, y luego tres curvas: una con distanciamiento social (en verde), otra con el mismo distanciamiento social efectuado un día más tarde (en granate), y la otra sin distanciamiento social (en negro).
Otra forma de evitar la diseminación es el conocido concepto de distanciamiento social, que pasa por eliminar las concentraciones de grandes grupos, dejar de ir a los gimnasios, restaurante, bares…, cancelar las visitas a familiares en residencias de ancianos, etc. Este cuadro es muy interesante. Abajo está representado el número de los días, y luego tres curvas: una con distanciamiento social (en verde), otra con el mismo distanciamiento social efectuado un día más tarde (en granate), y la otra sin distanciamiento social (en negro).
Como ven, en un solo día, el concepto de distanciamiento social significa mucho, si tenemos en cuenta que cada persona infectada tienen una capacidad de contagiar a dos o tres personas más.
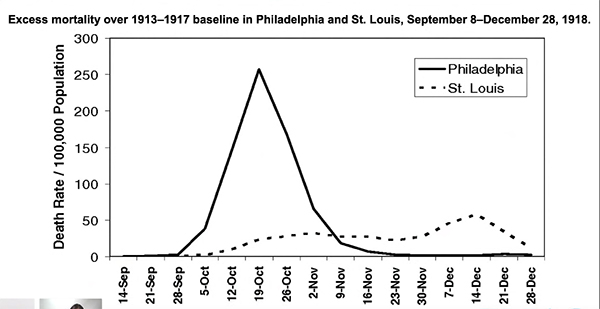
Tenemos antecedentes históricos muy llamativos respectos de este tema. Este es un gráfico de la mortalidad producida en dos ciudades americanas, Philadelphia y St. Louis, cuando se produjo la pandemia de la gripe española. Entre el 28 de septiembre y el 16 de noviembre, Philadelphia registró un brutal pico de mortalidad: 250 por cada 100.000 personas, mientras que la mortalidad en la ciudad de Saint Louis, que tenía características muy parecidas, nunca superó las 50 personas por cada 100.000 habitantes. Por aquel entonces, EE.UU. estaba intentando conseguir fondos para la guerra. En Philadelphia eran conscientes de que la existencia de la gripe española, pero aun así decidieron seguir adelante y celebrar desfiles militares para recaudar fondos para la guerra. En cambio, en Saint Louis decidieron cancelarlos, y los resultados son impresionantes. Las diferencias en la mortalidad de ambas poblaciones es brutal, y todo por celebrar eventos al aire libre con masas de gente, en este caso desfiles militares.
Es esencial evitar crecimientos exponenciales que no sólo van a sobrepasar la capacidad de cualquier sistema sanitario, al hacer que incrementen exponencialmente los casos de infectados, sino que harán aumentar el número de fallecidos, que será superior por la incapacidad de atenderles.
Los ejemplos de Italia y Corea del Sur nos han demostrado que hay un límite. Tenemos un número finito de camas en UCIs, de profesionales médicos, de respiradores… Si todo el mundo se pone gravemente enfermo al mismo tiempo, tendremos que empezar a racionar los cuidados médicos. En momentos de una pandemia, donde no podemos reducir la velocidad de la infección, esto va a ser algo que tengamos que considerar.
En cambio, si practicamos el distanciamiento social y el lavado de manos, el proceso de contagio se puede extender a lo largo del tiempo, manteniendo el nivel al que las personas están siendo infectadas por debajo de esa línea roja del sistema sanitario. En eso consiste el reducir la curva. Quizá no eliminemos o reduzcamos el número total de personas infectadas por el coronavirus, o por lo menos no hasta que tengamos una vacuna funcionando, pero sí que disminuiremos su difusión. Y si la reducimos suficientemente, el sistema sanitario podrá resistir.
Una de las razones por las que países como China han sido capaces de mantener esto bajo control es porque implementaron diferentes acciones a la vez. Una de ellas fue el cierre de ciudades enteras, que pasaron a estar en cuarentena. Ese aislamiento per se significa que se desconoce si esas personas tienen o no el virus, pero no les permiten salir de su casa porque pueden aproximarse a otras personas que lo tengan. Para vigilar esto, los japoneses idearon aplicaciones, creando códigos para permitir a unas personas viajar a unos sitios y a otras no, dependiendo de dónde venían o dónde habían estado anteriormente.
Los tests
Recordemos que el virus es esencialmente una pelota de proteínas que rodea a un ARN. Una de las cosas que se pueden hacer para averiguar si alguien tienen el coronavirus es tomar una muestra de su nariz o de su garganta, la cual meteremos en un tubo de ensayo para, a través de un proceso que se llama RT-PCR, amplificar el genoma a partir de esas secreciones nasales y respiratorias.
Otra alternativa es buscar los anticuerpos que una persona haya podido crear al estar infectado. Este es el proceso que se sigue habitualmente para descubrir si uno es inmune o ha estado expuesto a enfermedades, y comprobar si se sigue teniendo inmunidad hacia ellas. En la actualidad, está empezando a generarse la posibilidad de utilizar CRISPR, una especie de tijeras moleculares que nos permiten ir a un ADN que contiene errores de transcripción, y que generan ciertos tipos de enfermedades genéticas, y hacer un copy/paste, borrar y pegar. Es decir, buscando esencialmente esa secuencia que está mal transcrita, cortar y reemplazarla con la cadena adecuada. Ahora que sabemos cuál es la secuencia del virus, podemos identificar esas secuencias utilizando una enzima específica de CRISPR.
 En el caso de Corea, hacían el drive-through testing, es decir, las personas iban con su coche a unos lugares específicos donde técnicos totalmente aislados tomaban muestras de sus mucosas de forma gratuita. La respuesta coreana al virus ha sido tan efectiva porque tenían capacidad para hacer hasta 20.000 pruebas diarias. Una vez tomada la muestra, en un par de días la persona sabía si tenía o no coronavirus. En cambio EE.UU. no ha hecho sus deberes en este tema. En parte porque no hemos sido capaces de reconocer en qué momento de la curva nos encontrábamos. Sólo mirábamos atrás viendo la parte plana de curva, sin comprender que estábamos llegando a ese punto de inflexión donde la curva crece verticalmente. Pero también hay otra razón por la cual no hemos sido capaces de responder tan rápidamente, y es porque de una forma típica en EE.UU. las pruebas tienen que seguir un estricto ciclo regulatorio a través de la FDA (Food and Drug Administration). Aunque tenemos elementos que nos permiten responder un poco más rápidamente, como la denominada Autorización para uso de emergencia, EUA – Emergency use authorization), esta no se puso en marcha con la suficiente celeridad.
En el caso de Corea, hacían el drive-through testing, es decir, las personas iban con su coche a unos lugares específicos donde técnicos totalmente aislados tomaban muestras de sus mucosas de forma gratuita. La respuesta coreana al virus ha sido tan efectiva porque tenían capacidad para hacer hasta 20.000 pruebas diarias. Una vez tomada la muestra, en un par de días la persona sabía si tenía o no coronavirus. En cambio EE.UU. no ha hecho sus deberes en este tema. En parte porque no hemos sido capaces de reconocer en qué momento de la curva nos encontrábamos. Sólo mirábamos atrás viendo la parte plana de curva, sin comprender que estábamos llegando a ese punto de inflexión donde la curva crece verticalmente. Pero también hay otra razón por la cual no hemos sido capaces de responder tan rápidamente, y es porque de una forma típica en EE.UU. las pruebas tienen que seguir un estricto ciclo regulatorio a través de la FDA (Food and Drug Administration). Aunque tenemos elementos que nos permiten responder un poco más rápidamente, como la denominada Autorización para uso de emergencia, EUA – Emergency use authorization), esta no se puso en marcha con la suficiente celeridad.
Hoy la Autorización está activa, y eso permite a muchos más laboratorios desarrollar sistemas de prueba y tener tests de otros países, siempre y cuando se pueda demostrar que los kits de prueba son específicos y suficientemente sensibles, para poder empezar a usarlos de inmediato. Esto ha producido una explosión de tests de coronavirus en estaciones de Nueva York, a las que las personas acceden con propio coche, para que un sanitario tome las muestras de nariz y garganta.
Hace unos pocos días, el fabricante farmacéutico suizo Roche anunció que tenía disponible un test para el coronavirus que daba resultados en tres horas y media, y que potencialmente podían fabricar millones de tests al mes. Eso va a cambiar los datos que tenemos, las curvas y nuestra aproximación a la enfermedad.
Volviendo a esa plataforma de detección basada en el CRISPR, que es un método revolucionario de diagnóstico molecular que tiene posibilidades limitadas, la compañía MAMMOTH Biosciences es capaz de hacer detección viral usando ese sistema. También otra empresa en la costa Este, Sherlock Biosciences, un spin-off de MIT, está usando un sistema asistido por CRISPR para encontrar ADN vírico y está desarrollando unas pruebas que, utilizando una tira de papel te podrá informar si tienes ARN vírico en tu organismo. Este tipo de testing va a cambiar radicalmente la situación.
Las vacunas
Hay muchas maneras de poder hacer una vacuna. Una de ellas es inyectar en una persona formas desactivadas y no virulentas de un virus –esas partes que no nos hacen enfermar–, haciendo que su cuerpo genere una respuesta inmunitaria a eso inyectado, y que reconocerían si les vuelve a invadir.
Otro método es dar anticuerpos a una persona, aunque no sea algo tan eficiente ni efectiva. No obstante, se pueden suministrar para que la persona adquiera anticuerpos de forma pasiva. Al respecto, uno de los problemas es que a los virus les gusta mutar, como decíamos antes. Por esa razón, no necesitamos una actualización continuada de nuestras vacunas para el sarampión, por ejemplo, pero sí que la necesitamos todas las temporadas para la gripe, pues esta muta con bastante rapidez. Si consiguiésemos desarrollar vacunas para la parte del virus de la gripe que no muta, si encontrásemos algo común, no tendríamos que volver a ser vacunados todos los años, sino que una sola vacunación podría quitarnos la gripe para siempre.
Algo muy similar es lo que está pasando con el coronavirus. Al menos una docena de compañías, formal o informalmente, han anunciado que están trabajando en desarrollos de fármacos y vacunas, y varios de estos van a pasar a pruebas clínicas en breve. GeoVax ya tiene una vacuna en las pruebas preclínicas. Inovio está desarrollando una moderna vacuna, también en pruebas preclínicas, basada en el ARN; y esos sólo son unos pocos ejemplos. Otros, muy interesantes, que también van a pasar a fase de pruebas, están poniendo el ARN o el ADN debajo de la piel de personas permitiendo que se incorpore en las propias células y haciendo que el mismo organismo humano construya partes del virus, para que se genere una respuesta inmunológica. Es una forma mucho más rápida de poner en marcha una vacuna, y se está utilizando esta tecnología para muchos otros virus, como el citomegalovirus, la vacuna del zika, el virus respiratorio sincitial RSV (que es la versión del virus de la gripe en bebés y niños), y también para el virus de la gripe.
Fármacos terapéuticos
Igualmente podemos hablar de otras aproximaciones terapéuticas al coronavirus. Me llama la atención el volumen de publicaciones recientes. Toda la comunidad científica se ha puesto a trabajar con una intensidad pasmosa, buscando nuevos enfoques para poder actuar sobre este virus y solucionar el problema de la pandemia.
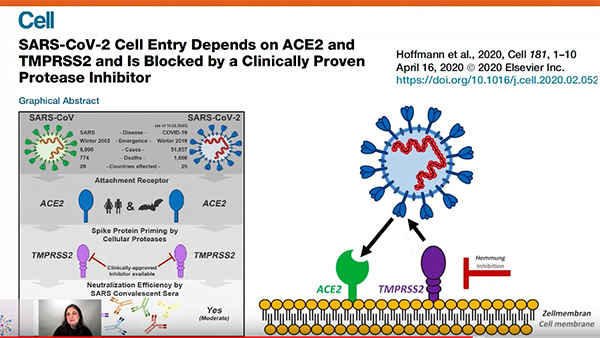
En el proceso del COVID-19, el virus reconoce a un receptor, el ACE2 –que está en la membrana celular– como un entorno al que se puede acoplar. En nuestra membrana también tenemos una enzima, una proteasa, que es la que permite al virus entrar. Dicho de otra manera, nuestras células se lo ponen fácil al virus para que se adhiera a la membrana de las células y penetre, pero existe un inhibidor de esa proteasa, desarrollado en Japón, para tratar el cáncer pancreático, y que es también capaz de bloquear la proteasa que permite al coronavirus entrar en la célula. Esta es una nueva aproximación terapéutica, cuya utilización fue descubierta por el centro de investigación de primates alemán.
Otra forma diferente a la que quizá nos podamos enfrentar al coronavirus es la aproximación de Insilico Medicine, que es una plataforma de IA para descubrir fármacos. Esencialmente, utilizan el poder computacional y los algoritmos de machine learning para crear un sistema de modelación para encontrar fármacos. Ahora han centrado todos sus esfuerzos en el COVID-19 e incluso están abriendo toda esta investigación para que otros investigadores puedan utilizar sus plataformas, con el objetivo de diseñar fármacos que pueden ser buenos para luchar contra el COVID-19, y probarlos. También les permite observar fármacos que ya están aprobados y utilizados en otros entornos, para detectar si podrían servir para inhibir al COVID-19 o sus efectos colaterales como fármacos terapéuticos.
Hace década y media, se realizó un proyecto para que las personas que no estaban utilizando sus ordenadores permitieran que estos se utilizasen en una red con otros procesadores para adquirir un volumen y capacidad de procesamiento brutal, con el fin de buscar señales de vida en el universo. Así podían utilizar los datos provenientes del exterior a través de los rayos telescópicos, y analizarlos gracias a ese poder computacional. Ahora, un grupo en Stanford quiere hacer algo muy similar a través de una especie de crowdsourcing computacional, para averiguar cómo las proteínas de la superficie del coronavirus pueden doblarse y para conseguirlo, se requiere un extraordinario poder computacional.
En ambos coronavirus, el actual 2019-nCoV y el SARS, el primer paso de la infección ocurre en los pulmones, cuando una proteína en la superficie del virus se une a un receptor proteico de una célula del pulmón. Esta proteína viral se llama proteína Spike. Las proteínas no están inmóviles, sino que se mueven y doblan y desdoblan adoptando muchas formas. Por eso necesitamos estudiar no sólo la forma de esa proteína viral Spike, sino también las formas en las que las proteínas se doblan y cambian de forma. Conociendo esas diferentes formas, podremos actuar sobre ellas, y sabiendo las maneras en las que se doblan y cambian, podremos encontrar métodos terapéuticos para actuar sobre las distintas fases en las que esas proteínas se encuentren. Existen muchos modelos computacionales para reconstruir la estructura representativa del coronavirus.
La financiación
Obviamente, la financiación es necesaria para que toda la comunidad global pueda desarrollar los fármacos terapéuticos y las vacunas para parar a este coronavirus. La CEPI, Coalition for Epidemic Preparedness Innovations (Coalición para las Innovaciones en Preparación para Epidemias), se fundó en 2017 en Davos como una colaboración público-privada para desarrollar nuevas vacunas para prevenir futuras pandemias y democratizar las tecnologías necesarias para investigar estos problemas.
La semana pasada la Fundación de Bill Gates, junto con Wellcome Trust, y Mastercard, pusieron 125 millones de dólares para generar un acelerador terapéutico y luchar contra el COVID-19. Esperemos que iniciativas de este tipo generen grandes innovaciones.
Próximos pasos
¿Qué es lo que tenemos que hacer para poder seguir los pasos a las pandemias y prevenirlas? Podemos utilizar tecnologías como las de nuestros smartphones, que son ubicuas en el mundo. Por ejemplo, la aplicación Flutracking, desarrollada entre Australia y Nueva Zelanda, hace diariamente a los usuarios una serie de preguntas respecto de si tienen unos síntomas específicos durante el periodo de gripe. Es algo sencillo, se tarda simplemente 15 segundos en responder el cuestionario, y gracias a eso informa a cada persona sobre si puede tener la gripe y le ayuda a hacer un seguimiento por si está infectando a terceros, además de ofrecer una idea general de la evolución del virus. Se trata de una forma muy democrática de hacer el seguimiento de una epidemia.
Hay otras fórmulas efectivas, como la que está llevando a cabo China con los drones dirigidos a la población que está fuera de su casa. Esos drones reconocen a las personas y detectan si tienen puesta o no una mascarilla, conminándoles a volver a sus casas y lavarse las manos. La otra cara de este tipo de vigilancia que se sirve del big data es que no sólo pueda ser utilizada para luchar contra esta epidemia en particular, sino que una vez que esto haya terminado, esas medidas de extrema vigilancia no se eliminen.
Pensamientos finales
Las pandemias no van a ser raras en el futuro. El cambio climático está provocando la destrucción de muchos hábitats y haciendo que muchos animales y personas entren en contacto, cuando de otra manera no lo harían. Este virus es de origen animal y pasó de animales a personas. Como no hemos evolucionado con esos animales, no hemos podido tener una respuesta inmunológica más suave.
Otra de las cosas que puede ayudarnos en el futuro es modificar la forma por la que obtenemos nuestras proteínas. Eso mejorará la manera en la que interactuamos con la modernización de la producción cárnica, que nos ayudará a evitar pandemias. No puedo dejar de insistir en que este es un virus zoonótico (una enfermedad que puede transmitirse entre animales y seres humanos). Si fuésemos capaces de hacer crecer la carne en condiciones estériles, a través de sistemas de carne celulares, cambiaríamos el modo en el cual interactuamos con animales que potencialmente podrían transmitir enfermedades a hombres, sobre todo cuando estamos en estrecho contacto con algunos de ellos, especialmente en lugares como factorías, granjas…
Por último, todos estos problemas se van a solucionar a través de las narrativas, de las historias. Lo que digamos a los habitantes de la Bahía de San Francisco para que dejen de ir a los bares y se distancien de otros es totalmente diferente de lo que se debería decir a los ciudadanos de Kenia o de Sierra Leona, o diferente de lo que se ha tenido que hacer en la provincia de Wuhan o en París. Hay que poner a la gente sobre el terreno para que cuenten historias que las personas puedan comprender.
Eso es algo que se hizo de una forma muy efectiva durante la epidemia del ébola de 2014, donde había dibujos por todos lados alertando de los síntomas y de lo que se tenía que hacer. Desde las comunidades locales, se esforzaron para que las historias fuesen entendibles, lo cual hizo mucho más fácil aceptar la segregación, el aislamiento y todas las medidas necesarias para poder actuar con efectividad.
Dr. Divya Chander, profesora en la facultad de Neuromedicina de Singularity University.
Últimos artículos









